みなさんこんにちは!
理学療法士のあきです。
私はこれまで総合病院、介護老人保健施設、訪問看護ステーションで理学療法士として働いてきました。
このブログではリハビリテーションのこと、制度のことを中心に発信しています。
リハビリテーションを行う上で、制度やリハビリテーションの大きな流れについて理解しておくことは重要です。
それぞれの記事は3~5分程度で読めるボリュームとなっていますので、ぜひいくつかの記事を読んで制度やリハビリテーションの流れに触れてください!
介護保険はこれからどうなる?
私たちが介護が必要な年齢になったとき、介護制度はどうなっている?
と不安に感じられたことはありませんか?
この記事では、これまでの介護保険の流れや、現状の課題から考える、介護保険や介護制度のこれからについて考えていきたいと思います。
これまでの介護保険のなりたち

まず、これまでの介護保険の成り立ちについて整理していきたいと思います。
措置制度から利用者主体の制度へ
介護保険制度は2000年に始まりました。
介護保険の変遷についてはこちらの記事で以前もまとめたので、お時間があればご覧ください。
介護保険制度が始まる前には措置制度という制度で介護サービスが提供されていました。
措置制度とは下の図の左側のような流れでサービスが提供される制度です。
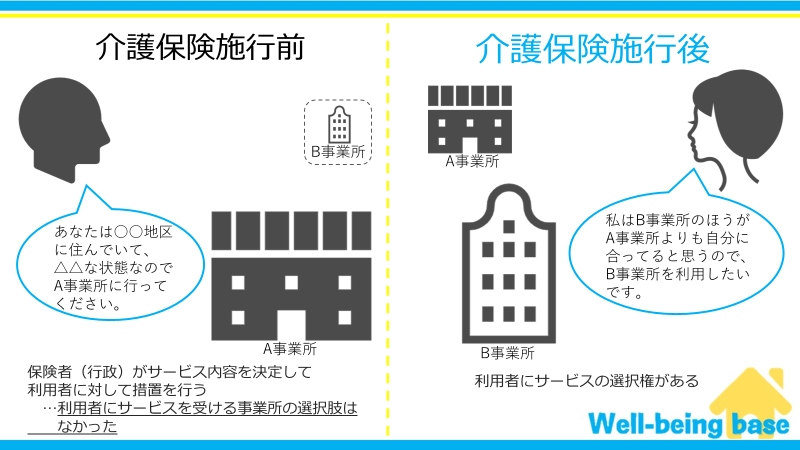
措置制度とはその名の通り、サービスを利用者に「措置」する制度で、保険者(行政)がサービス内容を決定するため、利用者にサービスを受ける事業所やサービスの種類を選択する権利はありませんでした。
それゆえサービス提供側は行き届いたサービスを行わなくても利用者は集まるという状態でした。
介護保険サービスでは右側の図のような流れでサービスが提供されるようになりました。
利用者が複数の選択肢の中から自分が受けたいサービスを選択できるようになりました。
これによってサービス提供側も選ばられる立場になり、サービスの質を上げる必要が出てきました。
利用者負担割合の増加
利用者負担額はこれまで1割負担が原則でした。
しかし2015年8月から一定以上の所得がある方は2割負担、2018年8月からは3割負担というように、利用者の負担額が増加しています。
また今後は所得の基準の見直しが行われ、2割負担を原則とするような動きがあるようです。
つまり、利用者の負担割合を増やして社会保障費を抑制しようとする動きがあるのです。
現在の日本の介護の課題

ではこのような流れで変遷を遂げてきている日本の介護保険制度ですが、現状の課題としてはどのような課題があるのでしょうか。
多くの課題があると思いますが、ここでは予防と重度者支援の2つの点に着目していきます。
まず、予防の課題として、下の図はご覧になったことがある方も多いのではないでしょうか。
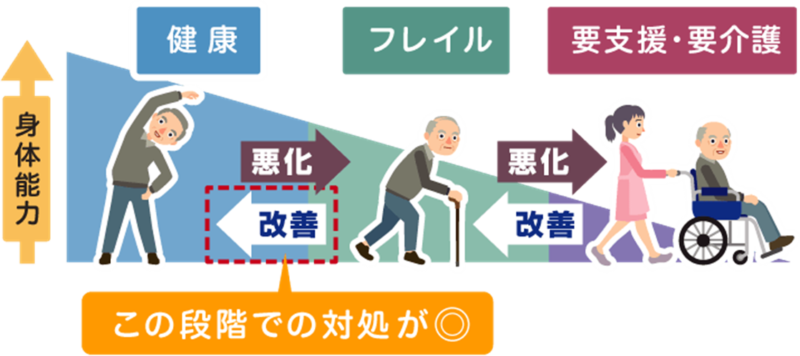
健康と要支援・要介護状態の間には、加齢によって心身が衰えた状態である、フレイルという状態があります。
フレイルになる段階で要支援・要介護状態になることに対する予防措置を取ることで、要支援・要介護状態にならずに済みます。
フレイルに陥ってしまうと、要支援・要介護状態になるリスクが高まるため、未然に防止することが重要です。
要支援・要介護状態になることを予防することで社会保障費の削減につながるため、今後は予防分野に重点をおかれることが予想されます。
次に重度者支援について解説していきます。
まずは下の図をご覧ください。
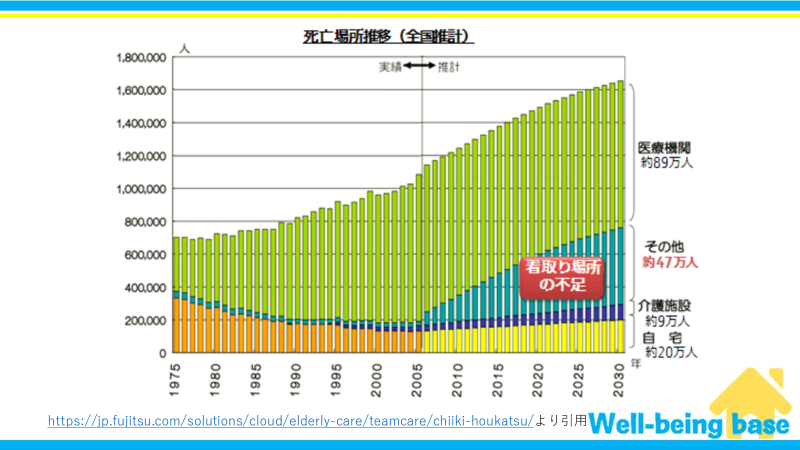
図で示されている通り、死亡場所の推計としてその他という項目が急激に増えています。
日本では今後、大幅な病床数の増加や介護施設の増加は見込めません。
では、その他に該当する方はどこで看取ることになるのでしょうか?
病院でもない、介護施設でもないとなると、多くはご自宅で看取ることになるのではないでしょうか?
ということはいわゆるターミナル期の方、看取り対象の方を自宅で支援する機会が増えることが予想されます。
また、下の図は入院患者の平均在院日数の推移です。
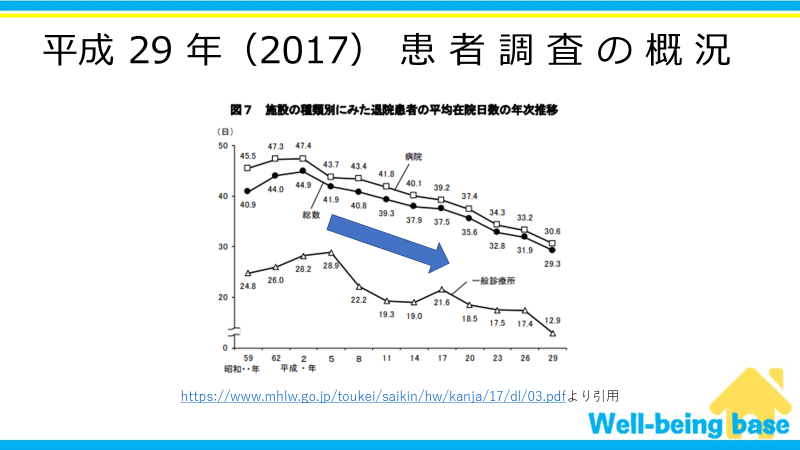
グラフが示している通り、在院日数はどんどん短くなっています。
在院日数はが短くなっている要因として、医学の進歩もありますが、単純に同じ状態であっても早く退院することが増えています。
つまり、これまでは入院していたような状態の方であってもなんとか自宅で生活をしないといけないケースが増えているのです。
それによって今までは在宅で扱われなかったような重度の方も在宅で支援していく機会が増えていると考えられ、今後もその傾向は増加していくことが予想されます。
私が考えるこれから目指す介護を含めた社会の形

それではここからは私が考えるこれから目指すべき介護の形や社会の形をお伝えします。
先日、財務省から要介護1、2を軽度者と扱い、総合事業に移行させるという意見も出ています。
これほどまでに、社会保障費の削減は差し迫った課題となっています。
この課題を解決するために今後、起こりそうなこと、動き出していることをまとめていきます。
保険外サービスの発展
私は今後、保険外サービスが発展していくのではないかと考えています。
保険内でのサービスは、その利用料はほとんどが税金や国民が納めた介護保険料でまかなわれています。
つまり、自分以外の人のお金を使ってサービスを受けることになるので、法律で決められた範囲のサービスしか受けることができません。
法律で決められた範囲というのは以下の図の通りです。

介護保険の理念である、自立支援のためのサービスで、例えばタバコを買いに行ったり、神棚にお供え物をするなど個人の趣味嗜好に合わせたサービスは提供できません。
社会保障費削減のため、このあたりがさらに厳しくなっていくことも予想されます。
そこで保険外サービスでは文字通り、介護保険とは関係なく利用者が利用料を全額負担して受けることができるサービスで、利用者が望む様々なニーズを満たすことができます。
例えばお墓参りに同行してもらったり、自立を目標とせず、リラクゼーションのためやフィットネスとしてリハビリを受けたりといったことができるようになるかもしれません。
インクルーシブケアの推進
高齢者や障がい者に対して、一般(?)社会は以下のように対処する方法があります。
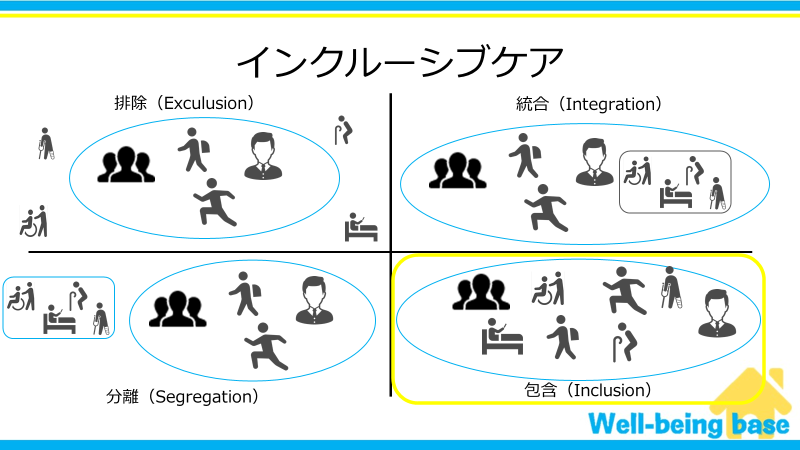
排除(Exclusion)はその名の通り、のけ者にすることです。
例えば、昔は認知症の高齢者を夜中に山に連れていき、置き去りにしたり精神障害者を座敷牢に閉じ込めたりしていました。
このように社会から排除して自分たちの生活を守っていた時代がありました。
人権もなにもあったもんじゃないですね。
次に分離(Segregation)とは、健常者の社会から切り離して高齢者や障がい者の生活の場を作る方法です。
例えば古い老人ホームって山奥や田舎にある印象はありませんか?
そのように自分たちの生活圏域から離れた場所に切り離して生活の場を作る方法があります。
次に統合(Integration)という方法があります。
これは現代においてもっとも用いられている方法かなと思います。
デイサービスや養護学校がそうですね。
社会の中に施設はありますが、そこでは障がい者や高齢者だけが集められ、一般の人とは別に空間が作られています。
この方法では一見、社会の中にあるように見えますが、本質的には分離(Segregation)と変わらないように思います。
最後に包含(Inclusion)は同じ社会の中に区別なく障がい者も高齢者も健常者も暮らしていて、互いに助け、助けられながら暮らしていく社会のことです。
介護のこれから

介護保険はこれまで、地域包括ケアシステムの完成のために改定を重ねられてきました。
今後は地域共生社会の実現に向けて動き出していくことが予想されます(というかそういわれています)。
地域共生社会は高齢者だけではなく、障がい者や子どもも含め、地域全体で支援する側でもされる側でもないみんなで支え、支えられる社会です。
私たちも幅広い知識を持ち、多角的な視点で支援にあたる必要があります。
Well-being baseのこれから

Well-being baseは地域共生社会の中で制度の枠にとらわれず、ひとり一人が地域を支える存在として地域に貢献でき、誰もが笑顔で自由に暮らせる社会を作りたいと思っています。

皆さんの知恵や力をかりて頑張って実現したいと思っています。
どうぞ今後もよろしくお願いします!





コメント